Schlafstörungen
Ein paar durchwachte Nächte sind noch kein Grund zur Sorge. Echte Schlafstörungen aber schon: Die Betroffenen sind nicht einfach nur müde, sondern oft auch verzweifelt und depressiv. Und ihr Risiko steigt, nicht nur psychisch, sondern auch körperlich krank zu werden. Der Themendienst Schlaf beleuchtet die Ursachen von Schlaflosigkeit und zeigt auf, was Patienten helfen kann.
Schlaf ist für Mensch und Tier eine elementare biologische Funktion. Schlafen ist die Voraussetzung dafür, dass wir überhaupt wach sein können. Ohne Schlaf können wir uns nicht konzentrieren und sind nicht leistungsfähig. „Zudem ist Schlaf wesentlich für die Regulation unserer Stimmungen, für das Gedächtnis und für viele körperliche Prozesse wie das Immunsystem und den Stoffwechsel“, berichtet Prof. Thomas Pollmächer, Leiter des Zentrums für psychische Gesundheit und Chefarzt der Klinik für Psychiatrie und Psychotherapie am Klinikum Ingolstadt. Schlaf ist sogar lebenswichtig: „Aus Tierexperimenten wissen wir, dass chronischer Schlafentzug zum Tod führt“, so der Schlafmediziner.
Müdes Deutschland
Viele Menschen in Deutschland schlafen schlecht. Laut DAK-Gesundheitsreport 2017 haben 80 Prozent der Arbeitnehmer in Deutschland Probleme beim Ein- oder Durchschlafen. Und laut Beurer Schlafatlas 2017 hüpft nur etwa jeder Fünfte morgens „topfit“ aus dem Bett. Etwa sechs bis zehn Prozent der Menschen leiden sogar unter einer behandlungsbedürftigen Schlafstörung. Prof. Hans Günter Weeß, Leiter des Interdisziplinären Schlafzentrums am Pfalzklinikum Klingenmünster, spricht in seinem gleichnamigen Buch von der „schlaflosen Gesellschaft“. Weeß rechnet vor: Menschen mit Schlafstörungen fehlen mindestens doppelt so häufig am Arbeitsplatz wie Schlafgesunde. Ihr Risiko für Übergewicht, Herz-Kreislauf- und Stoffwechsel-Erkrankungen sowie für psychische Störungen und Demenz steigt. Und bereits eine Stunde weniger Schlaf als benötigt (siehe Abschnitt "Schlafbedarf von jung und alt) erhöht das Unfallrisiko um 30 Prozent.
Nicht jedes Schlafproblem macht krank
„Jeder Dritte schläft schlecht, ein Viertel zu wenig“, so titelte die Techniker Krankenkasse die Ergebnisse ihrer Schlaf-Studie. Doch nicht jede schlechte Nacht ist eine echte Schlafstörung und nicht immer ist wenig Schlaf sofort gesundheitsgefährdend. Fakt ist: Jeder schläft mal schlecht. Auch mal mehrere Nächte hintereinander. So lange man gut durch den Tag kommt, hat das nichts mit einer Schlafstörung zu tun. „Wenn jemand aufgrund einer akuten Belastung am Arbeitsplatz oder im Privatleben für zwei Wochen nicht richtig schlafen kann, ist das nicht krank, sondern normal“, betont Prof. Pollmächer. Um als behandlungsbedürftige Schlafstörung diagnostiziert werden zu können, müssen die Schlafprobleme sich mindestens über einen Monat hinziehen und in mindestens drei Nächten pro Woche auftreten. Die Betroffenen sind müde und erschöpft, können sich kaum konzentrieren und sich schwer zu etwas aufraffen. Sie fühlen sich in ihrem beruflichen und sozialen Leben so eingeschränkt, dass sie oft verzweifeln oder depressiv werden. „Neben den Ein- und Durchschlafstörungen ist es ein zentrales Kriterium, dass die Tagesbefindlichkeit und Leistungsfähigkeit beeinträchtigt ist“, so Prof. Pollmächer.
Oft sind es ganz simple Dinge, die den Schlaf stören können: Im Schlafzimmer ist es zu hell oder zu laut, zu warm oder zu kalt. Vielleicht schnarcht der Partner oder das Haustier ist nachtaktiv. Vielleicht haben Sie am Abend Alkohol getrunken. Es ist ein Mythos, dass Alkohol ein gutes Schlafmittel ist. Zwar kann ein Glas Rotwein oder ein Bier das Einschlafen erleichtern, doch der Schlaf ist nicht so erholsam. Denn Alkohol verhindert oder verkürzt die Tiefschlafphasen. Auch andere Genussmittel wie Nikotin oder Koffein haben zur Folge, dass der Schlaf oberflächlicher wird und wir öfters wach werden. Auch deftige, große Mahlzeiten am Abend können den Kreislauf so ankurbeln und den Magen derart überlasten, dass wir nicht einschlafen können. Oder intensiver Sport am späteren Abend kann dazu führen, dass wir nicht in den Schlaf finden, weil wir viel zu aufgeputscht sind. Was einen letztlich um den Schlaf bringt, lässt sich am besten mit einem Schlaftagebuch herausfinden. Mit dem Protokoll kommen Sie ungünstigen Verhaltensmustern auf die Spur und entdecken vielleicht auch, was Ihnen in ruhigen Nächte gut getan hat.
Insomnie: Wenn die Schlafstörung sich verselbstständigt
Stress ist ein Schlafkiller. Ob Konflikte mit dem Partner, Sorgen um die Kinder, Trauer um einen verstorbenen Angehörigen. Oder Termin- und Leistungsdruck im Job, Ärger mit dem Chef oder den Kollegen oder ein unsicherer Arbeitsplatz – alles Faktoren, die die Nachtruhe stören können. „Nächtliche Unruhe ist im Grunde eine normale Reaktion auf Belastungen im Alltag. Sie kann sich aber zu einer Schlafstörung auswachsen, wenn die Betroffenen in einen Teufelskreis geraten“, berichtet Pollmächer. Dann nämlich, wenn die Gedanken Tag und Nacht um die Schlafprobleme kreisen und gleichzeitig die Sorge, Arbeit und Alltag nicht mehr zu schaffen, überhand nimmt. Prof. Pollmächer: „Viele legen sich dann mit der Erwartungsangst ins Bett, nicht schlafen zu können. Doch dieser Druck heizt die Schlaflosigkeit weiter an.“ Eine Spirale, die aus gelegentlichen Schlafproblemen eine eigenständige Schlafstörung macht. In der Medizin auch Insomnie genannt. Insomnien sind in Deutschland laut der aktuellen Leitlinie „Nicht erholsamer Schlaf/Schlafstörungen“ der Deutschen Gesellschaft für Schlafforschung und Schlafmedizin (DGSM) die häufigsten Schlafstörungen in Deutschland.
Schlafstörung ist nicht gleich Schlafstörung. Neben den Insomnien, also Ein- und Durchschlafschwierigkeiten, die nicht auf psychische oder körperliche Erkrankungen zurückgehen, gibt es über 80 weitere Störungsbilder. Deshalb sollte man bei andauernden Schlafproblemen, die sich nicht normalisieren, sobald der Stress nachlässt oder der Betroffene mit dem Stress umzugehen lernt, den Hausarzt zur weiteren Abklärung aufsuchen. Eventuell überweist der Hausarzt den Patienten auch zu einem Neurologen oder Facharzt mit einer Zusatzausbildung in Schlafmedizin oder Somnologie. „Häufig sind Schlafstörungen Vorboten oder Begleitsymptome einer psychiatrischen Erkrankung“, sagt Schlafmediziner Prof. Thomas Pollmächer. Das gilt es abzuklären, damit eine geeignete Therapie gefunden werden kann.
Schlafapnoe und Restless-Legs-Syndrom
Zwei Schlafstörungen organischer Ursache kommen recht häufig vor: Das Schlafapnoe-Syndrom sowie das Restless-Legs-Syndrom. Der Begriff Schlafapnoe leitet sich aus dem Griechischen ab und bedeutet „Atemstillstand im Schlaf“. Etwa zwei bis sechs Prozent der Menschen in Deutschland leiden darunter. Die Betroffenen schnarchen nicht nur (und stören damit oft auch den Schlaf des Partners), sondern dabei setzt auch der Atem aus, hunderte Male pro Nacht. Meistens verschließen sich die Luftwege dadurch, dass während des Schlafs die Muskulatur der oberen Atemwege erschlafft. „Diese Erstickungsanfälle stören nicht nur den Schlaf, sondern führen jedes Mal zu einer erheblichen Stressreaktion“, berichtet Pollmächer. Deshalb ist eine Schlafapnoe mit einem erhöhten Risiko für Herzinfarkt oder Schlaganfall verbunden.
Erstaunlicherweise bemerken die Patienten diese Schlafstörung selbst nicht, sie fühlen sich tagsüber aber oft wie gerädert. Es kann helfen abzunehmen – damit wird auch das Fettgewebe im Schlund reduziert – und auf Alkohol zu verzichten. Denn Alkohol lässt das Gewebe erschlaffen. Sind diese Maßnahmen erfolglos, liegt eine Therapie mit einem Beatmungsgerät nahe, das durch einen Überdruck die Atemwege offenhält.
Restless-Legs-Syndrom
Bis zu zehn Prozent der Bundesbürger leidet zumindest gelegentlich unter dem Syndrom der unruhigen Beine, Restless-Legs-Syndrom (RLS) genannt. Besonders abends und nachts im Bett kribbelt und zieht es in den Beinen – wie in einem Ameisenhaufen. Es besteht ein unwiderstehlicher Drang, mit den Beinen zu zappeln. Der Schlafende wacht davon nicht wirklich auf, trotzdem wird sein Schlaf gestört. Die Folge ist häufig starke Tagesmüdigkeit. Das RLS ist eine neurologische Erkrankung, die häufig vererbt wird. Wenn regelmäßige Bewegung, Massagen, warme oder kalte Bäder, Verzicht auf Koffein nicht helfen, können Medikamente zum Einsatz kommen: L-Dopa oder Dopaminagonisten. Das sind Medikamente, die den fehlenden Botenstoff Dopamin im Gehirn ersetzen. Dopamin ist für eine Vielzahl von Körperreaktionen verantwortlich, so etwa für die Feinmotorik oder die Körperbewegung. Die Medikamente sorgen für die Steuerung sowohl körperlicher als auch geistiger Bewegungen.
Was sonst noch dahinterstecken kann
Krankheiten und Schmerzen wirken sich negativ auf den Schlaf aus. Neben einfachen Infekten können besonders häufig Probleme mit Herz, Magen und Lunge den Schlaf rauben. Hautkrankheiten, die schmerzen oder jucken lassen ebenfalls unruhig schlafen. Auch hormonelle Störungen, wie Schilddrüsenerkrankungen oder die Wechseljahre gehen oft mit einer Schlafstörung einher. Viele Frauen schlafen schlechter, wenn der Hormonhaushalt sich verändert. Körperliche Beschwerden können nächtliche Schweißausbrüche, innere Unruhe, oder Herzrasen sein. Aber auch jüngere Frauen haben manchmal um die Menstruation und in der Schwangerschaft mit Schlafproblemen zu tun. Ebenso beeinflussen neurologische Erkrankungen wie Multiple Sklerose, Epilepsie oder Morbus Parkinson den Schlaf. Und auch manche Medikamente können als Nebenwirkung den Schlaf beeinträchtigen – um das herauszufinden, hilft ein Blick in den Beipackzettel.
Laut National Sleep Foundation sollten Erwachsene mindestens sieben Stunden pro Nacht schlafen. Im Rahmen des Beurer Schlafatlas wurde die Schlafdauer der Deutschen gemessen: Wir schlafen durchschnittlich sechs Stunden in der Nacht. Das wäre also eine Stunde zu wenig. Doch eine bestimmte Stundenzahl kann keine Richtschnur für alle sein: „Zu kritisieren ist, dass derartige allgemeine Aussagen der Individualität des Menschen nicht ausreichend Rechnung tragen und vor allem Menschen mit einem geringeren genetisch bedingten Schlafbedürfnis verunsichern können“, schreibt Prof. Hans-Günter Weeß, Leiter des Interdisziplinären Schlafzentrums am Pfalzklinikum Klingenmünster, in seinem Buch „Die schlaflose Gesellschaft“. Manch einer benötigt eben nur fünf oder sechs Stunden Schlaf, andere brauchen acht oder neun, um sich ausgeschlafen zu fühlen.
Kinder: Schlafwandeln und Nachtschreck
Am meisten Schlaf brauchen Neugeborene, sie schlummern bis zu 18 Stunden, gleichmäßig über Tag und Nacht verteilt. Erst wenn sich die Schlaf-Wach-Steuerung im Gehirn ausgebildet hat, orientieren sich die Schlafzeiten danach, ob es draußen hell oder dunkel ist. Das ist etwa mit dem fünften Lebensjahr der Fall. Kleinkinder brauchen immerhin immer noch zwölf Stunden Schlaf, mit der Schule reduziert sich der Bedarf auf neun oder zehn Stunden. Erst zum Ende der Schulzeit nähert sich der Schlafbedarf dem eines Erwachsenen.
Kinder neigen mehr als Erwachsene zum Schlafwandeln, zu Albträumen und zum Nachtschreck. Der Nachtschreck, auch Pavor nocturnus genannt, ist von Albträumen zu unterscheiden: Beim Pavor nocturnus richtet sich das Kind plötzlich im Bett auf, reißt die Augen auf und schreit vor lauter Angst und Panik. Dabei ist es meist nicht ansprechbar und kann sich auch am nächsten Morgen nicht erinnern – im Gegensatz zu Albträumen. Hatten die Kleinen einen Albtraum, sind ihnen die nächtlichen Monster am nächsten Morgen noch durchaus präsent. Schlafwandeln geht auf eine unvollständige Weckreaktion zurück: Ein Teil des Gehirns ist wach, während der andere Teil schläft. Die Kinder laufen meist mit offenen Augen durch die Flure, ihr Bewusstsein bekommt die nächtlichen Ausflüge aber nicht mit. Alle drei nächtlichen Phänomene führen Schlafmediziner darauf zurück, dass das kindliche Gehirn noch nicht ganz ausgereift ist. Mit Beginn der Pubertät verschwinden sie meist wieder von alleine.
Alte Menschen schlafen schlechter, aber nicht weniger
Es ist ein Vorurteil, dass ältere und alte Menschen weniger Schlaf brauchen als jüngere Erwachsene. Was sich mit dem Alter aber ändert: „Viele haben Probleme durchzuschlafen. Sie wachen öfters auf, weil der Schlaf nicht mehr ganz so tief ist wie früher“, berichtet Prof. Thomas Pollmächer. Ältere Menschen neigen auch zu einer schwächeren Blase, was sie nachts aus dem Bett treibt. Mit dem Alter steigt auch das Risiko für eine Schlafapnoe und ein Restless-Legs-Syndrom – Schlafstörungen, die die Nachtruhe beeinträchtigen (siehe Abschnitt Psychiatrische und körperliche Erkrankungen – Ursachen Teil 2). Für ältere Menschen ist deshalb ein Mittagsschläfchen durchaus förderlich – die Siesta sollte allerdings höchstens eine halbe Stunde dauern. Jüngere Menschen mit der Diagnose Schlafstörung sollten dagegen eher darauf verzichten, um den Schlafdruck zu erhöhen (s. Methode der Bettrestriktion).
Schlaf-Richtlinie der National Sleep Foundation
Baby (0-3 Monate): Neugeborene benötigen zwischen 14 und 17 Stunden. 11 bis 13 Stunden liegen am unteren Limit, 18 bis 19 Stunden gelten als viel.
Säugling (4-11 Monate): Schon nach ein paar Monaten auf der Welt verringert sich der Schlafbedarf von Säuglingen: 12 bis 15 Stunden sind optimal, als „eventuell angemessen“ gelten zehn bis elf oder 16 bis 18 Stunden.
Kleinkind (1-2 Jahre): Je mobiler, desto weniger Schlafbedürfnis haben Kleinkinder. 11 bis 14 Stunden brauchen 1 bis 2-Jährige in Schnitt an Schlaf, 9 bis 10 Stunden ist zu wenig, 15 bis 16 fast schon zu viel.
Vorschulalter (3-5 Jahre): Im Vorschulalter sollten Kinder zwischen 10 und 13 Stunden Schlaf bekommen. Dann schaffen sie auch den Tag im Kindergarten oder in der Vorschule. 8 bis 9 Stunden sind nach Angaben der Forscher das Minimum, im oberen Bereich könnten 14 Stunden gerade noch angemessen sein.
Erste Schuljahre (6-13 Jahre): Grundschulkinder sind am ausgeschlafensten, wenn sie zwischen 9 und 11 Stunden im Reich der Träume versinken. 7 bis 8 Stunden gelten als wenig, 12 als viel.
Teenager (14-17 Jahre): Teenager sollten laut Forscher pro Nacht zwischen 8 und 10 Stunden Schlaf bekommen. 11 liegen am oberen Rand, 7 am unteren.
Junge Erwachsene (18-25 Jahre): Ab 18 Jahren brauchen Menschen im Schnitt zwischen 7 und 9 Stunden Schlaf, um gut durch den Tag zu kommen. Einige schaffen das auch mit 6 Stunden, einige wenige brauchen immer noch zwischen 10 und 11 Stunden Schlaf.
Erwachsene (26-64 Jahre): 7 bis 9 Stunden braucht ein Erwachsener an gesundem Schlaf, um sich zu erholen. 6 ist das untere Limit, 10 Stunden brauchen Menschen mit einem hohen Schlafbedürfnis.
Senioren (65+): Nicht gravierend verringert sich das Schlafbedürfnis von Senioren auf zwischen 7 und 8 Stunden. Einige brauchen 9 Stunden, andere fühlen sich schon mit 5 bis 6 Stunden Schlaf ausgeruht.
Manchmal helfen einfache Schlafregeln, um zufrieden in Morpheus Armen ruhen zu können. Der DAK-Gesundheitsreport 2017 offenbart allerdings, dass diese allgemeingültige „Schlafhygiene“ von vielen Menschen nicht umgesetzt wird. Dazu gehört es zum Beispiel, sich bewusst Rituale vor dem Schlafengehen zu schaffen. Etwa einen Kräutertee trinken, leise Musik hören, einen kleinen Spaziergang machen. Oder dafür zu sorgen, dass man immer zur gleichen Zeit ins Bett zu geht und wieder aufsteht – bei Schlafproblemen möglichst auch am Wochenende und an arbeitsfreien Tagen. Oder abends darauf zu verzichten, noch vor einem Bildschirm zu sitzen. Doch 83 Prozent der Erwerbstätigen schauen vor dem Einschlafen noch Filme und Serien, 68 Prozent erledigen abends noch private Angelegenheiten an Laptop oder Smartphone, etwa jeder Achte kümmert sich noch um dienstliche Dinge wie E-Mails oder Planung des nächsten Arbeitstages. Auch die Regel, nachts nicht auf den Wecker zu schauen, wird von vielen nicht beachtet. Denn sonst besteht die Gefahr, die Stunden bis zum Wecksignal zu zählen und unter Druck zu geraten.
Stimuluskontrolle und Bettrestriktion
Neben den Veränderungen der Schlafumgebung und der Lebensgewohnheiten stehen zwei psychologische Methoden zur Verfügung, um besser schlummern zu können. Mit der sogenannten Stimuluskontrolle soll erreicht werden, dass das Bett wirklich nur mit Schlafen und Nachtruhe in Verbindung gebracht wird. Denn gerade, wenn Sie schon viele Nächte lang wach und grübelnd im Bett gelegen haben, hat das Gehirn womöglich schon verlernt, dass das Schlafzimmer und das Bett zum Ausruhen und Entspannen vorgesehen ist. Die Anweisungen lauten: 1. Gehen Sie abends nur ins Bett, wenn Sie müde sind. 2. Benutzen Sie das Bett nur zum Schlafen, nicht zum Lesen, Trinken, Rauchen, Fernsehen (sexuelle Aktivitäten ausgenommen). 3. Wenn Sie nach 15 Minuten noch wach sind, stehen Sie auf und gehen Sie in ein anderes Zimmer. Legen Sie sich erst wieder ins Bett, wenn Sie sich schläfrig fühlen. Das Gleiche gilt, wenn Sie zwischendurch aufwachen. 4. Schlafen Sie nicht tagsüber.
Bei der zweiten Methode, der Bettzeitrestriktion, soll sich die Zeit im Bett auf den Zeitraum beschränken, in dem man auch wirklich schläft. Wer also letztlich nur sechs Stunden schläft, aber normalerweise acht Stunden im Bett liegt, hält sich dort zwei Stunden zu lange auf. Die subjektiv erlebte Schlafenszeit findet man heraus, indem man für etwa zwei Wochen ein Schlaftagebuch führt. Kommen dabei sechs Stunden Schlaf heraus, rechnet man noch eine halbe Stunde Einschlafzeit hinzu. Klingelt der Wecker also morgens um halb sieben, sollte man nicht vor 24.00 Uhr ins Bett gehen. Letztlich geht es bei beiden Methoden darum, die Bettzeit zu reduzieren: „Menschen mit Schlafstörungen neigen dazu, viel zu lange im Bett zu bleiben, um auf die vermeintlich benötigte Schlafenszeit zu kommen“, bemerkt Prof. Pollmächer. Es ist sehr erfolgversprechend, diese beiden Methoden mit Schlafhygiene und einem Entspannungsverfahren zu kombinieren.
Kognitive Verhaltenstherapie verändert Denkmuster
Das alles kann man auch unter therapeutischer Anleitung lernen, nämlich in einer kognitiven Verhaltenstherapie. Dort üben die Patienten auch, ihre Denkmuster zu verändern und negative Gedankenketten zu unterdrücken. Gedanken wie „Wenn ich jetzt nicht sofort einschlafe, werde ich morgen meine Arbeit nicht schaffen“ machen Druck und bringen einen erst recht um die Nachtruhe. Eine stressfreiere Herangehensweise wäre zum Beispiel: „Ich bin bisher immer irgendwann eingeschlafen. Und wenn ich morgen etwas müde bin, ist das keine Katastrophe.“ Studien zeigen, dass eine kognitive Verhaltenstherapie bei chronischer Insomnie sehr wirksam ist – und zwar auch langfristig über den eigentlichen Behandlungszeitraum hinaus. Die Schlafstörungen bessern sich durch eine Psychotherapie auch, wenn sie auf eine andere Erkrankung zurückgehen. Und selbst die Symptomatik dieser ursächlichen körperlichen oder psychischen Erkrankung scheint sich durch eine Verhaltenstherapie zu verbessern. Die Autoren der Leitlinie „Nicht erholsamer Schlaf/Schlafstörungen“ – zu denen auch Prof. Pollmächer gehört – betonen, dass deshalb die Therapie ohne Medikamente immer Vorrang hat vor einer medikamentösen Therapie.
Baldrian, Hopfen, Passionsblumenkraut, Johanniskraut, Melisse oder Lavendel werden traditionell bereits seit Urzeiten als Schlafhilfe verwendet. Ihre Inhaltsstoffe wirken beruhigend und erleichtern so das Einschlafen. Am besten untersucht ist Baldrian. „Baldrian ist kein Placebo, sondern hat sich in klinischen Studien als wirksames Mittel erwiesen, das kaum Nebenwirkungen hat“, sagt der Psychiater und Schlafmediziner Prof. Göran Hajak, Chefarzt der Klinik für Psychiatrie, Psychotherapie und Psychosomatik am Bamberger Klinikum am Michelsberg. Die Dosis sollte allerdings ausreichend hoch sein und sich zwischen 400 und 600 Milligramm pro Tag bewegen. Ein optimaler Effekt tritt nach zwei bis vier Wochen kontinuierlicher Einnahme ein. Auch die Kombination von Baldrian mit Hopfenzapfen hat sich bewährt. Die European Medicines Agency (EMA) spricht neben der Baldrianwurzel außerdem für Passionsblume und Melissenblätter eine Empfehlung aus.
In der Selbstmedikation stehen neben den pflanzlichen auch die chemischen Wirkstoffe Doxylamin und Diphenhydramin zur Behandlung von Schlafproblemen zur Verfügung. Lange wurden diese zur Gruppe der H1-Antihistaminika gehörenden Wirkstoffe zur Allergiebehandlung eingesetzt. Als Nebenwirkung in der Allergiebehandlung verursachten die Stoffe allerdings massive Müdigkeit, weshalb sie heute nur noch als Schlafmittel angewandt werden. Doxylamin und Diphenhydramin sollten nur gelegentlich und nicht länger als zwei Wochen hintereinander eingenommen werden, da der Körper sich schnell an die Substanzen gewöhnt. Zur Behandlung chronischer, lang anhaltender Schlafprobleme sind sie ungeeignet.
Eine chronische, lang anhaltende und ernsthafte Schlafstörung ist immer ein Fall für den Arzt. Dieser wird versuchen, die Ursachen für die Schlafstörungen zu klären. Begleitend zu einer Therapie können dann nach medizinischem Ermessen auch rezeptpflichtige Schlafmittel sinnvoll sein.
Als klassische Schlafmittel gelten Benzodiazepine und benzodiazepinähnliche Substanzen, die sogenannten Z-Drugs (Zolpidem und Zopiclon). Bei beiden Gruppen handelt es sich um sehr wirksame Mittel, die vor allem bei Angststörungen, Erregungs-, Spannungs- und Unruhezustände sowie psychotischen Symptomen verschrieben werden. Benzodiazepinen sollten stets nur kurz eingenommen werden, weil sich rasch eine Toleranz bildet. Bei missbräuchlicher Einnahme, also nicht aufgrund einer medizinischen Indikation oder in höheren als den verordneten Dosen, machen die Substanzen schnell abhängig. Um die Einnahme sicher zu gestalten, verweist die Deutscher Hauptstelle für Suchtfragen (DHS) auf die 4-K-Regel: Konkrete Diagnose (ärztliche Untersuchung), Kleinste Dosis, Kurzfristige Einnahme (maximal zwei bis vier Wochen), Kein abruptes Absetzen, sondern langsam ausschleichen.
Antidepressiva, Antipsychotika und Melatonin
Ärzte auf greifen auf diese Medikamentengruppe zurück – vor allem, wenn die Schlafstörung mit einer Depression gekoppelt ist. Werden die Mittel bei einer Schlafstörung ohne Depression eingesetzt, ist die Dosis wesentlich niedriger als in der Depressionstherapie. Auch Antipsychotika, die eigentlich gegen Psychosen wie eine Schizophrenie gedacht sind, können helfen. Melatonin, ein schlafförderndes Hormon, ist nur für die Behandlung älterer Menschen (über 55 Jahre) zugelassen. „Das Mittel kann den Biorhythmus stabilisieren und damit den Schlaf rhythmisieren“, so Hajak. In der Leitlinie wird allerdings darauf hingewiesen, dass die Studienlage zur Anwendung von Antipsychotika und Melatonin bei Schlafstörungen bisher noch unzureichend ausfällt. Generell gilt: „Medikamente können unter Umständen sehr gut helfen, heilen aber nicht“, sagt der Schlafmediziner Prof. Hajak, der an der Leitlinie mitgewirkt hat. Bei der Verhaltenstherapie dagegen gibt es eine Heilungschance. „Sie schlägt aber auch nicht bei jedem an und nicht immer findet sich ein geeigneter Therapeut.“ Letztendlich setzt jede erfolgreiche Therapie bei den Ursachen an – und um die herauszufinden, braucht es häufig die Hilfe eines Mediziners.
Machen alle Schlafmittel abhängig? Gibt es neue Therapieansätze? Ein Interview mit Prof. Göran Hajak, Chefarzt der Klinik für Psychiatrie, Psychotherapie und Psychosomatik am Bamberger Klinikum am Michelsberg. Der Schlafmediziner forscht zu Schlafmedikamenten und ist Mitautor der aktuellen Leitlinie „Nicht erholsamer Schlaf/Schlafstörungen“ der Deutschen Gesellschaft für Schlafforschung und Schlafmedizin (DGSM).
Wann sollten Schlafmittel zum Einsatz kommen?
Es ist immer lohnenswert, es zunächst mit nicht-medikamentösen Maßnahmen zu versuchen. Erst wenn das nicht klappt, es sich wirklich um eine Schlafstörung handelt, sind Schlafmittel angezeigt. Medikamente sind aber auch dann vertretbar, wenn der Betroffene weiß, dass es sich um eine vorübergehende Situation handelt. Vielleicht hat er oder sie gerade eine Prüfung vor sich, leidet an einer akuten Verletzung, die mit Schmerzen einhergeht, oder befindet sich in einem Jetlag.
Vor allem die klassischen Schlafmittel, also die Benzodiazepine, haben aber ein hohes Abhängigkeitsrisiko!
Aus gutem Grund sind Benzodiazepine verschreibungspflichtige Medikamente. Und auch dann sollte man sie nicht länger als allerhöchstens vier Wochen einnehmen und das nur unter strenger ärztlicher Kontrolle. Der Mediziner muss abwägen: Benzodiazepine können innerhalb von wenigen Wochen körperlich abhängig machen. Bei Patienten zum Beispiel, die einen hohen Angstpegel haben, können diese Mittel aber für eine kurze Zeit durchaus hilfreich sein.
Die sogenannten Z-Drugs werden mit den Benzodiazepinen oft in einem Atemzug genannt. Ist das Abhängigkeitsrisiko denn bei diesen Substanzen genauso hoch?
Die bisherigen Daten zeigen, dass die Z-Substanzen Zolpidem und Zopiclon ein geringeres Suchtpotenzial aufweisen. Vor allem Zolpidem ist hochselektiv: Dieses Mittel greift nur an den Rezeptoren an, die den Schlaf steuern. Benzodiazepine dagegen wirken auch an den Rezeptoren im Hirn, die Muskelentspannung und Angst regulieren – und gerade Letzteres kann zu einer Abhängigkeit führen. Doch auch Z-Drugs haben wie jedes Medikament, das Wirkungen hat auch Risiken und Nebenwirkungen: Ein Missbrauchspotenzial besteht vor allem bei Patienten mit bekannten Abhängigkeiten sowie bei psychiatrischen Patienten.
Welche Schlafmittel gegen chronische Schlafstörungen sind eine Alternative?
Sedierende Antidepressiva haben bei schweren chronischen Schlafstörungen recht gute Effekte. Die Mittel Antidepressiva sind zwar für die Behandlung einer alleinigen Schlafstörung nicht zugelassen – es handelt sich also um einen Off-Label-Use. Sie sind dann allerdings auch viel niedriger dosiert als im Rahmen einer Depressionsbehandlung und das Problem einer Abhängigkeit kann umgangen werden. Das heißt, die Patienten können die Mittel auch über Monate und Jahre einnehmen. Das Gleiche gilt für niedrigpotente Neuroleptika, also Medikamente, die gegen Psychosen wirken und eine dämpfende Wirkung haben. Sie haben ebenfalls kein Suchtpotenzial. Nicht alle Schlafmittel machen also abhängig, da werden die Medikamente oft zu Unrecht stigmatisiert.
Was hat es mit der „bedarfsregulierte Intervalltherapie“ auf sich?
Das bedeutet: Bei Bedarf dürfen die Patienten zu Z-Substanzen greifen – aber höchstens drei Nächte in der Woche. Damit reduziert sich nochmals das Abhängigkeitsrisiko und die Therapiedauer kann damit verlängert werden. In unseren Studien haben die Teilnehmer gleichzeitig noch entweder eine kognitive Verhaltenstherapie bekommen oder täglich ein niedrig dosiertes Antidepressivum. Beide Kombinationen haben sich bewährt. Es zeigte sich, dass die Patienten in der Regel sogar weniger als die erlaubten dreimal in der Woche zu den Z-Drugs griffen. Allein die theoretische Möglichkeit, dass sie es könnten, beruhigt sie also offensichtlich und scheint ein Stück Sicherheit zu geben.
Ist ein neues Schlafmittel in Sicht?
Die Schlafmedizin rechnet in Kürze mit einer wirklichen Innovation. Es handelt sich dabei um Orexinantagonisten – das sind Medikamente mit einem ganz neuen Wirkmechanismus: Sie blockieren das „Weckhormon“ Orexin im Gehirn. Die Mittel können damit ganz gezielt den Schlaf-Wach-Schalter umlegen und den Schlaf anstoßen. Weil die Wirkstoffe so spezifisch wirken, erhoffen wir Schlafmediziner uns auch, dass sie weniger Nebenwirkungen haben. Eine Zulassung in Europa ist aber nicht vor 2020 zu erwarten.
Schlaf ist nicht gleich Schlaf. Unser Körper verläuft beim Schlafen verschiedene Stadien.
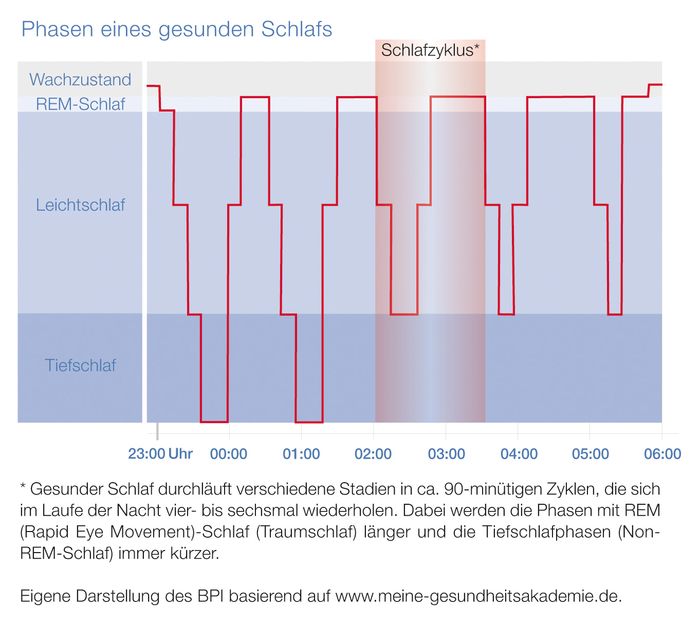
• ... auch gesunde Schläfer nachts immer wieder kurz wach werden? Diese etwa drei Sekunden dauernden kurzen Weckreaktionen treten zwischen 15 und 25-mal pro Nacht auf. (Quelle: Weeß: Die schlaflose Gesellschaft)
• ... im Schlaf das Gehirn hochaktiv ist? In einer Nacht durchläuft der Mensch etwa vier bis sieben Schlafzyklen, die jeweils etwa 90 Minuten dauern. Verschiedene Schlafstadien, etwa Tiefschlaf und Traumschlaf, wechseln sich innerhalb eines Zyklus ab. (Quelle: Weeß: Die schlaflose Gesellschaft)
• ... etwa 60 Prozent der Menschen in unserer Gesellschaft zum Typ Eule gehören? Ihr Organismus ist so eingestellt, dass sie abends gerne lange aufbleiben und dafür morgens nur schwer aus den Federn kommen. Etwa ein Sechstel der Menschen sind Lerchen, für sie gilt: Morgenstund’ hat Gold im Mund. (Weeß: Schlaflose Gesellschaft)
• ... die durchschnittliche Schlafmenge in den letzten 100 Jahren um bis zu 1,5 Stunden abgenommen hat? (Weeß: Tagesspiegel)
• ... 17 Stunden Wachheit einem Reaktionsvermögen von 0,5 Promille entsprechen? (Weeß, Tagesspiegel)
• ... dass sich bei einer Insomnie das Risiko für einen Unfall im Haushalt oder bei der Arbeit um 10 bis 20 Prozent erhöht? (DGSM-Pressemappe vom 21.6.17)
• ... Menschen mit einer Schlafapnoe in ihrer Leistungsfähigkeit um 50 Prozent gegenüber Gesunden eingeschränkt sind? (DGSM-Pressemappe vom 21.6.17)
• ... die Hälfte der Menschen mit Ein- und Durchschlafstörungen schon länger als drei Jahre daran leiden? (Weeß, Tagesspiegel)
• ... dass jeder sechste Erwerbstätige schon mal ein frei verkäufliches oder verschreibungspflichtiges Schlafmittel geschluckt hat? (DAK-Gesundheitsreport 2017)
• ... Smartphone-Apps, die die Schlafzeiten erfassen, das Ausmaß der Schlafstörungen unter- und die Gesamtschlafzeit überschätzen? (Leitlinie)
• ... dass Kognitive Verhaltenstherapie (KVT) und Schlafmittel – betrachtet man einen kurzen Zeitraum von wenigen Wochen – vergleichbare Effekte erzielen? Langfristig wirkt eine KVT allerdings besser.
• ... unter den verordneten Schlafmitteln laut Arzneiverordnungsreport ein „alternatives“ Mittel dabei ist, und das ist ein homöopathisches Medikament?
aerzteblatt.de:
Schlafmittel: Erster Orexin-Antagonist in den USA zugelassen. 15. August 2014.
www.aerzteblatt.de/nachrichten/59757/Schlafmittel-Erster-Orexin-Antagonist-in-den-USA-zugelassen
Arzneiverordnungs-Report 2017:
Lohse, Martin J., Müller-Oerlinghausen, Bruno: Hypnotiva und Sedativa. Arzneiverordnungs-Report 2017, herausgegeben von U. Schwabe, D. Paffrath, W.-D. Ludwig, J, Klauber. Springer, Berlin 2017.
Beurer Schlafatlas 2017: So schläft Deutschland. www.schlafatlas.de
DAK-Gesundheitsreport 2017: Analyse der Arbeitsunfähigkeitsdaten. Update: Schlafstörungen. Berlin, Hamburg 2017.
https://www.dak.de/dak/download/gesundheitsreport-2017-1885298.pdf
DAK-Pressemitteilung, 15.3.2017: Müdes Deutschland: Schlafstörungen steigen deutlich an.
www.dak.de/dak/bundes-themen/muedes-deutschland-schlafstoerungen-steigen-deutlich-an-1885310.html
Deutsche Hauptstelle für Suchtfragen e.V.: Jahrbuch Sucht 2017. Pabst, Lengerich 2017.
Deutsche Gesellschaft für Schlafforschung und Schlafmedizin (DGSM): Pressemappe zum Aktionstag „Erholsamer Schlaf“ am 21.6.2017
http://www.dgsm.de/downloads/aktuelles/Aktionstag%20Erholsamer%20Schlaf-2017-a.pdf
European Medicines Agency: HMPC-Monografien Baldrianwurzel, Baldrian-Hopfen, Melissenblätter, Passionsblume
Generation PSY: Hypersomnia ist kein Weltraumdings. http://www.generation-psy.de
Generation PSY ist die Nachwuchs-Initiative der Deutsche Gesellschaft für Psychiatrie und Psychotherapie, Psychosomatik und Nervenheilkunde (DGPPN).
Gesundheitsinformation:
www.gesundheitsinformation.de: Schlafstörungen.
Das Portal wird vom unabhängigen Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG) herausgegeben.
Hauschild, Jana: Endlich schlafen. Der Ratgeber für einen erholsamen Schlaf. Hrsg. von der Stiftung Warentest. Berlin 2015.
Neurologen und Psychiater im Netz: Was sind Schlafstörungen?
https://www.neurologen-und-psychiater-im-netz.org/psychiatrie-psychosomatik-psychotherapie/erkrankungen/schlafstoerungen/was-sind-schlafstoerungen/
Philipps-Universität Marburg, Pressemitteilung: Schlummertrunk erhält Konkurrenz. 22.12.2014
www.uni-marburg.de/aktuelles/news/2014d/1222a
Riemann, D. et al.: S3-Leitlinie „Nicht erholsamer Schlaf/Schlafstörungen“. Kapitel „Insomnie bei Erwachsenen“, Update 2016.
http://www.dgsm.de/downloads/aktuelles/S3%20LL%20Nicht-erholsamer%20Schlaf%20Kap%20Insomnie%20Somnologie%202017.pdf
Stiftung Warentest (Hrsg.): Endlich Ruhe finden. test 10/2016.
Stiftung Warentest (Hrsg.): Handbuch Medikamente. Berlin 2017.
Weeß, Hans-Günter: Die schlaflose Gesellschaft. Wege zu erholsamem Schlaf und mehr Leistungsvermögen. Schattauer, Stuttgart 2016.
Weeß, Hans-Günter: Von Lerchen und Eulen. Der Tagesspiegel, 25. Februar 2018.
